女性は知っておきたい乳癌治療と放射線治療

癌を罹患する人の数は年齢を重ねるごとに増えていく傾向がありますが、乳癌も例外ではありません。
とくに日本人女性が乳癌に罹患する確率は40歳台後半がピークと言われています。
乳癌は早期発見・早期治療で治る可能性が高い癌です。
2018年の統計において乳癌は日本人女性がかかる癌の中で死亡率は5番目と低めなのですが、2017年の罹患数は1位となっており生涯で乳癌にかかって亡くなるリスクは1.5%、つまり65人に1人の割合です。
このように、日頃から検診を受けていたとしても乳癌にかかってしまう確率はゼロになるとは言えません。
そのため乳癌は女性なら必ず知っておきたい病気のひとつです。
今回は万が一乳癌になってしまった場合の乳癌治療と放射線治療についてご説明します。
▼【ベストセラーを無料プレゼント中!】今すぐガン対策を行う!1ヶ月でガン細胞を死滅させる食事法
乳癌の放射線治療の内容
乳癌にかかってしまった場合、どのような治療が行われるのでしょうか。
乳癌の治療では主に癌細胞を取り除く手術のあとに放射線治療が行われます。
放射線治療とはX線を癌細胞にあてることで癌細胞のDNAに傷をつけて細胞を死なせたり細胞分裂を止めたりする治療のことで、再発した癌のほか脳や骨に転移した癌細胞にも有効な治療法であると言われています。
放射線治療を受けると他の部位にも異常が出るのではないかと心配される方も少なくありません。
確かに以前の放射線治療では照射範囲が広く、1回の照射量を低くして回数を増やしていました。
照射範囲が広いため正常な部位にも影響が出ることがありますし治療期間も長くなりがちでした。
しかし最近の放射線装置は照射範囲を特定できるようになり、放射線の量をより細かく調整して照射できるのです。
これにより正常な細胞を傷つけることなく癌細胞を狙い撃ちするような治療が可能となりました。
ピンポイントで照射できるため1回の照射量を増やすことができます。
日本での照射回数の基準は25回ですが、海外では15~16回にまで減らしても再発率が上がらないことがわかっているのです。
治療期間副作用もゼロにすることは難しいのですが今までよりもはるかに軽減できます。
乳癌の放射線治療には大きく2つの方法があります。
ひとつは乳房部分切除術を行ったあとに放射線治療を行う方法、もうひとつは乳房切除術(全摘)のあとに放射線治療を行う方法です。
はじめにこれら乳癌放射線治療の方法について説明します。
●手術と放射線療法がセットの乳癌治療「乳房温存療法」
乳房温存療法とは、癌細胞を取り除く手術と放射線療法が原則ひとつのセットとなった乳癌治療の方法です。
この方法では乳房を全てとるのではなく、癌細胞がみられる乳房の一部だけ切除をして他の部位は温存します。
まず癌を取り除く手術が行われ、癌がある乳腺と呼ばれる部分だけを切除します。
このとき脇の下にあるリンパ節に癌の転移が見られればリンパ節も一緒に切除するのです。
癌が認められる乳腺やリンパ節が手術で切除されたあと、再発予防のために手術で切除した部分を中心に乳房全体に放射線を照射していきます。
この手術と放射線療法がセットになった方法では、乳房を部分的に切除する手術だけでは取りきれない周囲に散らばった癌細胞を放射線によって叩くことが目的です。
これにより乳癌の再発のリスクを下げることができると言われています。
実際に乳房の部分切除手術を受けた乳がん患者で放射線療法をした場合の10年目の再発率は10%、しなかった場合は29%との臨床結果が出ています。
放射線療法を行わなかった場合は再発の危険性がおよそ3倍にも上昇するのです。
●乳房全摘手術後の放射線治療
乳房部分切除術ではなく乳房の全体を切除する乳房全摘手術を行った患者でも、手術のあとに放射線治療を行うこともあります。
乳房を全部切除したのだから再発はないのではないかと思われるかもしれません。
しかし乳房全摘手術を受けたとしても、そのあとに放線療法などの治療が何も行われないと約2〜3割の患者に再発が見られると言います。
一方、乳房全摘手術のあとに再発リスクを避けるため放射線治療を受けた場合は、前述の乳房部分切除と同様に再発リスクを3分の1ほどまでに下げられる可能性があるのです。
最近では乳癌再発の可能性が高い患者とくにリンパ節への転移が4個以上あった場合は、乳房全摘術のあとに放射線療法を行うケースが多くなっています。
乳癌の現状
そもそもどんな人が乳癌にかかりやすいのでしょうか。
現在の乳癌の現状について乳癌患者の生存率や乳癌の種類の観点から説明していきます。
●どんな人が乳癌にかかりやすい?
まずは乳癌になりやすい条件を見てみましょう。
・初潮年齢が早い
・閉経時期が遅い
・初めて子どもを産む年齢が遅い
・年齢が高くこれまで出産の経験がない
乳癌はエストロゲンという女性ホルモンのひとつが関わっている癌です。
上記の状態にある体はエストロゲンの影響を受けており、この期間が長くなるほど乳癌にかかりやすくなると言われています。
乳癌は肥満や脂肪分の多い食事を摂ることにも関連しています。
とくに閉経を迎えた女性は体内の脂肪組織でエストロゲンが作られるため、肥満や高脂肪食によって乳癌にかかる機会を増やしてしまうことになるわけです。
日本で乳癌患者が増えている理由には、女性の社会進出によって出産年齢が遅れるなど生活様式が変化したことや食生活の乱れが関係していると考えられています。
他には、これまで乳癌にかかったことがある人血縁者や親族にいる場合も遺伝的に乳癌にかかりやすいと言われています。
●乳癌の生存率
最も気になるのが乳癌の生存率ではないでしょうか。
最近のデータ、2000年代の乳癌治療後5年生存率は93.1%です。
この5年生存率はこれまでの時代の経過を見ると、年代を経るにつれて上がってきていることがわかります。
・1970年代:82.5%
・1980年代:86.7%
・1990年代:88.8%
また乳癌治療後の10年生存率も以下のように年代ごとに上がっています。
・1970年代:71.6%
・1980年代:76.2%
・1990年代:78.7%
5年・10年生存率が年代ごとに上がってきた理由として、検診などで乳癌を早期に発見する人が増えたこと、薬物療法をはじめとする乳癌治療法が向上したこと、乳癌患者に限らず日本人の生存率が上がってきたことが大きく影響していると言われています。
また、乳癌治療後の生存率は癌の大きさや脇下リンパ節への転移の状況にも大きく関連しています。
癌が大きい、あるいはリンパ節への転移個数が多いほど生存率は下がるのです。
ただし、このような癌の生存率も1970年代から2000年代にかけて上昇しています。
●乳がんの種類
乳癌というものの、その種類は1つではありません。
乳癌の種類には大きく以下の3つがあります。
・非浸潤癌
・浸潤癌
・パジェット病
<非浸潤癌>
非浸潤癌はごく早期の乳癌です。
乳腺で作られた母乳を乳頭まで運ぶ「乳管」や母乳を作る組織と乳管から構成される「腺葉(せんよう)」の中に癌細胞がとどまっている状態です。
リンパ節転移などが起きないため、ここで早期に発見して治療ができれば完治が期待できると言われています。
しかし非浸潤癌はごく初期の癌だからこそ触診では乳房のしこりとして分からないことが多いのです。
そのため、人間ドッグや検診などの超音波検査や血液が混じった分泌物が乳頭から出ることで発見されることが多いと言われています。
<浸潤癌>
浸潤癌は癌細胞が乳管から外の組織である「間質」までに浸潤している癌のことで、多くは乳房を触れるとしこりが認められます。
また、浸潤癌であっても性質によって15種類に分けられるのです。
<パジェット病>
パジェット病はすべての乳癌の1%未満にみられる稀な早期の乳癌です。
多くの場合、乳房のしこりが見られることはなく乳頭部のびらん(ただれ)などの症状が改善されず、検査でパジェット病と診断されるケースが見られます。
▼【ベストセラーを無料プレゼント中!】今すぐガン対策を行う!1ヶ月でガン細胞を死滅させる食事法
乳癌の放射線治療の流れ

乳癌が見つかった場合どのようにして治療が進んでいくのでしょうか。
原則、乳癌手術後1ヶ月ほどの期間を開けてから放射線治療が始まります。
なぜ術後に期間を開けるのかというと、手術後の傷口が塞がって身体の機能が回復するのを待つためです。
ただし術後の放射線治療を始めるまで期間があき過ぎてしまうと、ごく小さな癌細胞が増える可能性があり、遅くても手術後5ヶ月以内には放射線治療を始めるのが良いとされています。
なお投薬治療が必要な場合、副作用のリスクを減らすために放射線治療は投薬治療が終わったあとで行われます。
流れとしてはまず担当の医師が放射線治療を提案します。
実際に治療を受ける前に放射線治療の専門医からより詳しい説明を受けることになります。
この説明で治療の目的や期間、治療で期待される効果や起こりうる副作用などを知ることができ、治療を受けることを決めたら具体的な治療計画を立てていきます。
その後、治療前のシミュレーションを行い、治療する際の姿勢や照射範囲、照射の角度や方向などを調整します。
同じ部位に照射するために体位を固定しなければならないため、場合によってはシェルという固定装置を作ることがあるのです。
シミュレーションが完了すると、先ほどのシミュレーションの内容と癌の場所や残っている癌細胞、正常な組織などのデータと合わせてコンピュータで計算し最適な放射線治療計画を作成します。
ここまで完了すると、実際に放射線治療を受ける手順に進みます。
行われる放射線治療には「短期全乳房照射法」と「追加照射法」があるので、これらについて説明していきましょう。
●短期全乳房照射法(短期照射)の特徴
短期全乳房照射法は、短期間の治療で効果が期待できる放射線療法です。
乳房温存療法の放射線治療では、約50グレイ(グレイ:放射線が人体に与えるエネルギー量)を乳房の全体にあてていきます。
短期全乳房照射法の標準的な治療として「合計50グレイ・5日/週の照射を5週間、全部で25回の照射を実施する」とされているのです。
現在では放射線治療がなるべく患者の生活の負担にならないように、放射線治療を受ける回数・量・方法を調整して同等の効果が得られる方法が検討されています。
その方法のひとつとして、この短期全乳房照射法(短期照射)があるのです。
働いている女性患者の中には放射線療法の標準治療である合計25回もの通院が難しい人もいます。
その通院の負担を減らすために、1回の放射線量を多く設定することで治療が早く終わることを目的としているのです。
この短期全乳房照射法はまだ標準的な治療でないことを踏まえた上で、主治医と相談し治療を選択することが望ましいでしょう。
●追加照射法(ブースト)の特徴
乳癌手術後に再発の可能性が高い人を対象とした方法に追加照射法(ブースト)があります。
追加照射法とは標準回数の照射が終わったあと、次の日から10〜18グレイの照射を連続して5~9回行う方法です。
これを実施することで乳癌再発の可能性をより低くすることが期待されています。
追加照射法のポイントは、手術をした場所を正確に把握し適切な部位に照射をするということです。
そのために手術中、癌細胞をとった部位の目印になるようにクリップ(ホチキス芯のようなもので体内に置いても安全なもの)を留置し、放射線治療を行うときにその目印を参考に放射部位を定めるようにしています。
病院によって追加照射法を受ける対象を50歳以下の患者にしたり、手術で取り除いた癌組織の近くに別の癌組織がある患者に設定したりするところがあるので、病院を選ぶ際にあらかじめ確認しておくことをおすすめします。
放射線治療の副作用
乳房温存療法に加えて放射線治療を実施する方法は、乳癌再発の可能性を減らすことが期待できると言われています。
かつ放射線治療は手術のように体にメスを入れるものでないため、患者にも負担の少ない方法と言えるでしょう。
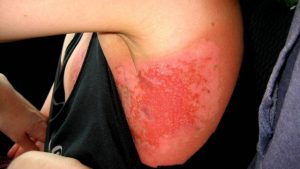
しかし抗がん剤治療に副作用があるように放射線治療にも副作用が出現することがあり、主に「急性障害」と「晩期障害」の2つがあります。
<急性障害>
急性障害とは放射線治療が終わったあとすぐに見られる副作用です。
急性障害の主な症状は以下の通りです。
・紅斑など皮膚の赤み
・乾性落屑など皮膚の乾燥やカサカサ
・掻痒感(かゆみ)
・湿性落屑と呼ばれる水ぶくれ など
これらの症状は放射線療法を受けたあと時間がたつと改善していくことが多いでしょう。
しかし中には照射部位に痛みが残る場合があり、その際は軟膏やローション(いずれもステロイドを含む)を使用して痛みを減らしていきます。
<晩期障害>
晩期障害は放射線療法を受けた後、数ヶ月から数年の期間をあけて起こる副作用です。
晩期障害には以下のような症状が見られます。
・皮膚が縮まって硬くなる(皮膚の萎縮)
・毛細血管が皮膚表面に浮き出る(毛細血管が拡がるため)
・乳腺や皮下組織が硬くなる
これらの症状が起こる原因として、放射線療法を受けたときに癌細胞ではない正常な細胞にも放射線が当たってしまったことが挙げられます。
しかし現在では放射線療法時に放射部位をより適格に見定めて照射することができるようになっているため、こうした晩期障害は起こりにくくなっているとも言われているのです。
乳癌検診の大切さ

乳癌を早期発見するために乳癌検診が大切なのは言うまでもありません。
日本では「50歳以上の女性に対して2年に1回のマンモグラフィ(乳房専用のX線撮影)と視診・触診による検診を行う」というガイドライン(2000年~)に則り、マンモグラフィを併用した検診が行われてきました。
さらに2004年からは40~49歳女性に対してもマンモグラフィが行われています。
これは日本人女性が乳癌にかかる確率のピークが40歳台後半にあるためです。
ただし、若いからといって乳癌が発症しないわけではないため定期的に健診を受けることが推奨されています。
まとめ
乳癌にかかる日本人女性は増えてきています。
乳癌によって亡くなる人の数も年齢が壮年期にある女性ではとくに多くなっていきます。
これらを考えると、乳癌は女性にとって特に気をつけなければならない癌のひとつであることは間違いありません。
初潮年齢が早い、年齢が高く出産経験がない、家族や親族に乳癌の罹患者がいるなど乳癌にかかりやすい要因がある人はマンモグラフィなどの検診は必ず受けておきたいものです。
また万が一乳癌が発見された場合も慌てないように、日本ではどのような乳癌治療・放射線治療が行われているのかを知り、落ち着いて対処をしていくことが大切です。
▼がんを種類別(部位別)に解説!がんの特徴、症状、検査方法、進行度、治療法の記事まとめ
▼今から始めるがん対策!がん予防・三大療法・代替療法・抗がん剤・がん細胞・食事療法の記事まとめ
▼【ベストセラーを無料プレゼント中!】今すぐガン対策を行う!1ヶ月でガン細胞を死滅させる食事法
