食事制限&投薬のスタイルに変化あり!最新の糖尿病治療法!
一般的に、糖尿病の治療法は主に「食事制限」「運動」「投薬」の三つが行われています。
しかし、これらの治療法も年々進化し、最新の治療法はアプローチや取り組み方も大きく変わってきました。
具体的にどこが変わったのか、従来のものとどう違うのかを詳しく見ていきましょう。
▼【ベストセラーを無料プレゼント中!】今すぐに糖尿病を改善したい!3日で血糖値を下げる方法
Contents
治療法の三本柱は今も「食事制限・運動・投薬」

糖尿病の治療は基本的に「食事制限」「運動」「投薬」の三つで行われます。
医師の指導のもとしっかりと食事制限をし、適切な運動をして、その人に合った投薬を行って病状を改善していきます。
この三本柱は最新の医療でも変わっていませんが、糖尿病の治療で最も重要な治療方法が食事制限、つまり「食事」です。
適切な食事を行わなければ病状が改善しないどころか、さらに悪化し、合併症を引き起こすこともあります。
タンパク質、脂質、ビタミン、ミネラルといったものをしっかり摂り、より健康的な食生活を作り上げ、食習慣そのものを見直していきます。
近年はカロリー制限よりも「糖質制限」を主とした病院も増えてきました。
これについてはのちほど説明します。
運動も糖尿病の治療ではとても大切です。
運動をすることで糖尿病に深い関わりのあるブドウ糖が消費され血糖値が下がります。
適切な食事を摂り、日ごろの運動を継続的に行っていけば、ブドウ糖の消費能力も向上し、インスリンの働きも上昇し、体内の血糖値のバランスも整うようになります。
さらに、運動は脂肪や血液中の悪玉コレステロールを減少させ、血液を綺麗にし、血流を良くする効果もあります。
ほかにも心肺機能の強化、血圧を下げるなどの効果も期待できます。
日々の運動は単に肥満解消だけでなく体内の機能の働きも改善させるということを知っておきましょう。
運動といっても急な激しい運動はかえって心身の負担になります。
自分の体力、体格にあった適度な運動を継続することが大切です。
運動を行うときの注意点は「決して無理をしない」ということです。
投薬治療は基本的に、1型糖尿病(体内のインスリン分泌能力がなくなってしまった方)に行われる治療法です。
場合によっては1型糖尿病だけでなく2型糖尿病の方にも血糖値のバランスを整えたり、インスリンの分泌を促すために飲み薬や注射という形で投薬されることもあります。
投薬治療は「飲み薬」と「インスリン注射」が基本です。
1型糖尿病の場合はインスリン分泌能力がほぼない状態なので早急にインスリン注射を行う必要があります。
2型糖尿病の場合は食事制限と運動をメインに治療を行い、この二つの治療でも血糖値が改善しないときに投薬治療を行います。
2型糖尿病では血糖値が改善されれば投薬をやめることも可能です。
投薬治療によって血糖値を改善させることはできますが、糖尿病の治療はあくまで食事と運動が基本です。
この二つをおろそかにすれば糖尿病の根本的な改善にはなりません。
食事制限の変化~カロリー制限から糖質制限へ~

欧米においても、日本においても、糖尿病の食事制限は「カロリー制限」が一般的でした。
日本の医学界では「糖尿病の食事制限=カロリー制限」という考え方やガイドラインの中で治療が行われてきました。
しかし、欧米では徐々にカロリー制限から糖質制限による治療への方向転換が始まりました。
これは世界の様々な研究機関によって、糖質の日常的な見直しが「血糖値の安定」「減量」に効果があり、糖尿病治療の選択肢として極めて有効だという結果が出たからです。
日本では現在もなおカロリー制限による治療がメインとなっています。
多くの病院でも「食事制限=カロリー制限」という認識が一般的です。
しかし、そのような状況の中にあっても糖質制限の有効性を訴え、糖尿病の食事治療に糖質制限を積極的に取り入れるお医者さんも増えてきました。
さらに、近年は通常のダイエットにおいても「糖質制限」という言葉が当たり前に聞かれるようになり、テレビCMやSNSを通してその認識や有効性の話題が広がってきています。
テレビでよく「糖質オフ」という言葉が出始めたのもここ最近です。
最新の調査では、糖質の摂取量が少ない日本人ほど糖尿病発症率や死亡率が低いという研究結果が発表されています。
では、具体的に糖質制限とはどのようなものなのでしょうか。
糖質制限はその言葉のとおり「糖質の摂取をできるだけ抑えて、高血糖を防ぐ」というものです。
糖質が含まれる炭水化物の摂取制限をメインとして進めていきます。
炭水化物とは「糖質と食物繊維」の合計であり、炭水化物から食物繊維を除いたものが糖質です。
すなわち主食(ごはん、パン、麺など)を抜く、また減らしていく形になります。
より簡単に言えば「主食を抜いて、おかずをメインにしていく食事」です。
このように糖質(炭水化物)の摂取が減ることで血糖値の上昇を防ぎ、同時に肥満も解消していきます。
糖質制限では炭水化物を控える分、肉や魚(魚介類)といったものを積極的に摂取できるので空腹に耐えることはありません。
そして、肉や魚(魚介類)からタンパク質、脂質、ビタミン、ミネラルなどの必要な栄養をしっかり摂ることができます。
カロリー制限では肉の摂取が制限されますが、糖質制限では肉の摂取も問題ありません。
お酒も糖質が含まないもの(焼酎やウイスキーなど)であれば、量をわきまえて摂取しても構いません。
空腹に耐えたり、食事による楽しみを減らすことなく、同時に血糖値と肥満を改善できるのですから現代人にふさわしい優秀な最新治療法と言えるのではないでしょうか。
▼【ベストセラーを無料プレゼント中!】今すぐに糖尿病を改善したい!3日で血糖値を下げる方法
投薬治療の変化~注射からインスリンポンプへ~
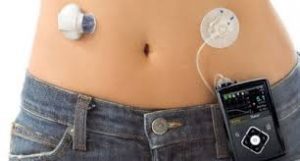
近年、インスリンの投薬治療のあり方も変化しつつあります。
現在のインスリン治療は注射器による注入が一般的ですが、毎回患者さん自身が注射器を打つことになるので患者さんの心身の負担になります。
自分では注射が打てないという患者さんもいます。
そこで新たに開発され、世界的にも認知されるようになったのが「持続皮下インスリン注入療法」と呼ばれる専用ポンプを使った投薬方法です。
従来のインスリン注射とインスリンポンプの違いについて詳しく見ていきましょう。
一般的な投薬方法は「インスリン注射」であり、朝昼夜の食前や就寝前に注射によって投薬を行います。
投与するインスリン製剤には即効型、中間型、長期持続型などがあり、患者さんによって使い分けていきます。
注射の場合、毎日何度も体に針を刺さなければならないというデメリットがあり、患者さんの負担になることが多いようです。
また、長期持続型の製剤は血糖値の急激な変化に対応しにくいという欠点があります。
これに比べ「インスリンポンプ」は、あらかじめ腹部に細いチューブを刺し、専用の小型ポンプを操作することでインスリンの注入がいつでも簡単にできます。
そのため注射のように毎日体に針を刺すということもなくなります。
インスリンポンプではインスリンの投薬量を細かに微調整することができ、時間ごとに適切な量の投薬をスムーズに行うことができます。
そのため注射よりも血糖値の増減をコントロールしやすく、また血糖値の目標を定めることで、目標を達成しやすいというメリットもあります。
睡眠中に投薬することもでき、量を微調整することや、注入速度を速めたり遅くしたりしながら継続的に投薬を行うことができます。
専用のポンプを常に携帯する必要があるので不便と言えば不便ですが、毎日体に注射をするよりかはこちらのほうがはるかに投薬しやすく、機能面でも優秀と言えます。
注射が苦手な人や投薬量の微調整が必要な人、または注射嫌いの子供へのインスリン投薬にはインスリンポンプが有効です。
メリットも多いインスリンポンプですが、現状では日本での普及率はかなり低くなっています。
アメリカでは糖尿病1型患者の25%(25万人)近くがインスリンポンプを使用していると言われていますが、日本ではまだ数千人に留まります。
「もう少しポンプ装置を小型化すれば普及が広がるかもしれない」という声もあるようです。
現在、様々な最新型の専用ポンプが開発・販売されており、各地ではインスリンポンプのセミナーや説明会も開催されています。
投薬治療の変化2~吸う薬~
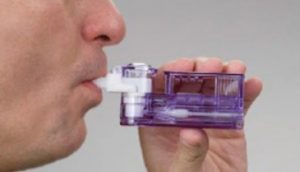
インスリン注射、インスリンポンプ以外の投薬の仕方に「吸入式インスリン」というものがあります。
喘息の薬の吸入と同じように口から細かい粉を吸う形で投薬をするので、注射の必要もなく、ポンプを持ち歩く必要もありません。
自己注射を恐れる患者さん、またはポンプの携帯が嫌な患者さんにとっては理想的な投薬方法と言えるかもしれません。
ただ、吸入式インスリンでは注意点も多いのでしっかりと確認しておく必要があります。
吸入式インスリンでは、吸ったインスリンを肺の細胞から吸収するという形になります。
製剤は速攻型、超速攻型があり、吸入から約10~15分ほどでインスリンの血中濃度がピークになります。
吸入式インスリンでは長期持続型の製剤はありません。
そのため長時間のインスリン効果が必要な人は吸入式インスリンのみでは不十分ということになります。
また、基本的に吸入式インスリンに適応するのは2型糖尿病患者になります。
つまりインスリンの分泌がほとんどない1型糖尿病患者の場合はインスリン注射が必要になります。
1型糖尿病患者にとって吸入式インスリンはインスリン注射の代わりにはなりません。
アメリカでは吸入式インスリンの販売・使用が一時的に停止したという事実があります。
これはインスリンの細かい粉を吸入することによって肺の機能低下や障害、別の病の誘発が起こりうる可能性が指摘されたためです。
しかし、研究が進むにつれて肺に対するリスクはそれほど高くないという調査結果が出ました。
これによりアメリカでは2015年に再び認可され、販売・使用が開始されています。
現在、吸入式インスリンは喘息や肺の持病のある患者への使用は厳禁、それ以外の患者さんの場合でも定期的な肺の診断・精密検査を行うことを義務付ける形で使用が許可されています。
最新の研究・調査によると「吸入式インスリンはインスリン注射よりも体重増が少なくなり、重度の低血糖を発症するリスクも少ない」という結果が出ています。
また、インスリンを吸入することによる副作用や肺の障害についても軽い咳やわずかな呼吸機能の低下に留まるという調査報告もあります。
吸入式インスリンは100%安全な投薬方法とは言えませんが、肺疾患や呼吸器疾患がない人や、どうしても吸入式でなければインスリンの投与が難しいという人、注射がどうしても嫌だという人にとっては有効な投薬方法と言えるでしょう。
しかし、先述したようにいくつかの問題点も指摘されていますから、自身の肺の状態や持病などを見極めたうえで慎重に判断する必要があります。
現在、日本でも吸入式インスリンの研究が盛んに行われています。
今後の研究次第では日本でも吸入式インスリンが承認され、積極的に導入される可能性も十分にあります。
ただ、100%完全にインスリン注射の代用になるかというと難しい部分もあり、使用できる人も限られてくるはずです。
今後日本において吸入式インスリンがどのように扱われていくかを注意深く見守っていく必要がありそうです。
まとめ
食事制限、運動、投薬という三つの治療方法がメインとなるのは今も昔も変わりません。
しかし、様々な研究が進むにつれてアプローチの仕方や使用する医療器具も大きく変わってきました。
同時に患者側も病院側もそれらのメリット、デメリットをしっかりとチェックし、新たな治療法として取り入れるかどうかを考える必要性が出てきています。
そして、糖尿病の治療で最も重要なのは「食事」であることを、あらためて押さえておきましょう。
▼糖尿病を徹底解説!血糖値・インスリン・糖尿病合併症・糖尿病専門医・食事療法の記事まとめ
▼【ベストセラーを無料プレゼント中!】今すぐに糖尿病を改善したい!3日で血糖値を下げる方法
