発覚までのきっかけや症状は?膵臓がんの検査と転移について

研究や医療技術の進歩により、がんの治療が日進月歩進んでいます。
しかし、依然として予後不良の傾向が高い病気とされているのが膵臓がんです。
膵臓がんを発症する人は増加し続けており、30年前に比べると患者数は10倍以上になっているというデータも存在します。
膵臓は体の深部にあるため異変があっても自覚症状に乏しいうえ、周りを重要な血管や臓器に囲まれているため手術できないケースもあるのです。
自覚症状が出たときには手遅れというケースもあり早期発見が課題となっています。
今回は、膵臓がん発覚のきっかけや、がんの転移などについて詳しくご紹介します。
▼【ベストセラーを無料プレゼント中!】今すぐガン対策を行う!1ヶ月でガン細胞を死滅させる食事法
膵臓がんの発覚までのきっかけとは
膵臓がんは初期症状がわかりにくいがんと言われていますが、少なからず異変を感じるケースが少なくありません。
ここからは、膵臓がんの初期症状や発覚のきっかけをご説明します。
■膵臓がんの初期症状について
膵臓がんの初期段階は症状がないケースが多くあります。
そのため、いかに早い段階でがんを発見できるかが重要です。
膵臓がんの自覚症状は気づきにくいため発見が遅れてしまうと思われがちですが、がんの大きさが20mm以下と初期段階で発見された場合でも8割以上の人は下記のいずれかの症状を自覚していることがほとんどのようです。
・腹痛
・背部痛(背中の痛み)
・食欲不振
・腹部膨満感
・体重減少
・黄疸
・糖尿病の新たな発症・症状悪化
膵臓がんの初期段階で腹痛や背部痛などを自覚することがあります。
腹痛や背部痛を自覚する疾患は他にもあるためこれらの症状だけで膵臓がんと断定することはできませんが、検査をする上で重要な所見となるので検査の際は必ず医師に伝えましょう。
腹痛を自覚すると胃や腸などの病変を疑いやすく膵臓の病変を指摘されて驚く人も少なくありません。
また、食事をすると少量ですぐにお腹がいっぱいになってしまう、あるいはお腹が張ったような状態の腹部膨満感を覚えることもあります。
このほか、食欲不振や体重減少も膵臓がんの症状に該当するため急に体重が減少したという人は要注意です。
こうした症状を解剖学的にみてみると、膵臓の近くには胆のうがあり膵臓がんによって胆管が閉塞・圧迫されてしまうと胆汁が排出されずに溜まってしまうため黄疸の症状が現れます。
このほか、膵臓がんを発症すると糖尿病の症状が悪化するケースがあるため、上にあげたような症状がみられた場合そのままにせず、できるだけ早く病院で受診しましょう。
■膵臓がんの発覚までのきっかけ
膵臓がんが発覚するきっかけは人それぞれで、例えば上述した自覚症状があり検査で膵臓がんがみつかったというケースがあげられます。
しかし、たまたま人間ドッグなどの検査で病変がみつかったという人もいるのです。
そうしたケースの中には発見が遅れたため既に手術は困難で手遅れだと告げられた人もいます。
膵臓は周りを重要な臓器や神経に囲まれているため実施できる検査や手術などが限られてしまうのです。
そのため手術が困難だと判断されてしまうケースも少なくありません。
膵臓がんは予後が極めて良くないといわれるがんのひとつでもあります。
定期的に行っていた人間ドッグなどの検査で膵臓がんがみつかり余命を突きつけられる。そのショックはとても大きいものでしょう。
膵臓がんの特徴に「転移」がある
上述したとおり、解剖学的にみると膵臓は周囲を多くの血管やリンパ節、消化器系の臓器などで囲まれています。
また膵臓の周りの筋層は薄いため、がんが初期段階だったとしてもがん細胞が血液やリンパ液と一緒に流れてしまい、リンパ節や血管さらに遠く離れた臓器にまで転移しやすいのが特徴です。
膵臓がんは治療が成功したとしても転移などのリスクがあるということを知っておく必要があります。
■膵臓がんの転移の種類
膵臓がんの転移の種類は主に3つあります。
・リンパ節転移
・血行性転移
・播種性転移
まずリンパ節転移です。
人間の体ではリンパ液がリンパ管を流れていますが、このリンパ管の途中に存在するのがリンパ節です。
がん細胞はリンパ液と一緒に流れていき各リンパ節に転移します。
転移をするとリンパ節は大きく腫れてくるようになります。
リンパ節への転移がみられる場合の膵臓がんの病期はStageⅡに分類され、治療法としては手術でリンパ節と共にがん細胞を切除する方法が多くとられます。
次に血行性転移です。
がん細胞は血液と一緒に流れるという特徴があり、血液に乗ってさまざまな臓器にまで転移することが知られています。
最後に播種性転移です。
この転移では膵臓がんのがん細胞が表面からこぼれおちて腹壁や横隔膜、腸の表面などに付着し、がんが広がってしまうのです。
膵臓がんからの転移で最も多いのは肝臓と多いといわれていますが、遠く離れた肺や骨に転移することもあります。
がんが膵臓内にとどまっているのであれば手術で切除すれば済む話ですが、このようにさまざまな臓器に転移している場合には手術は不可能となり抗がん剤を用いた治療法が実施されることになります。
このように膵臓がんは他のがんと同様に手術をしたとしても転移の可能性があるということを知っておくことが大切です。
▼【ベストセラーを無料プレゼント中!】今すぐガン対策を行う!1ヶ月でガン細胞を死滅させる食事法
膵臓がんの受診のタイミングと検査
膵臓がんは冒頭でもお話ししたように自覚症状に乏しいため早期発見することがなかなか難しいという特徴がありますので、膵臓がんの受診のタイミングについてご紹介したいと思います。
■膵臓がんの受診のタイミング
たまたま行った人間ドックや健診でみつかったというケースや治療をしていても糖尿病が悪化して詳しく検査をしたところ見つかったというケースもあります。
受診のポイントとしてはやはり定期的に人間ドッグや健診を受けることです。
膵臓がんや他臓器のがんの家族歴がある人は膵臓がんの発症リスクが高まるため特に意識して定期的に受診をすることが大切です。
また、膵臓がんでは腹痛やみぞおちあたりの痛みを自覚することがあるため、胃カメラをして異常がなかったとしても念のためにCTやMRIなど精密検査を受けることも重要です。
■膵臓がんの検査の種類
膵臓がんでの検査で用いられる検査には以下の8種類があります。
それぞれの検査内容をご紹介します。
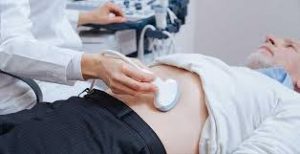
1.腹部超音波検査
皮膚の表面に専用の装置を当ててお腹の中の様子を観察していきます。
麻酔をしたりすることもなく侵襲(生体を傷つけること)もないため簡易的な検査として実施されます。
この検査で何らかの異常がみつかると精密検査に進むことになります。
ただし体内にガスが溜まっていたりすると、はっきりと病変部が確認できないことがあります。
2.CT検査
CT検査は放射線を使って体を輪切りにしたような断面画像を撮り病変部を確認する検査です。
肝臓や肺など膵臓以外の臓器に転移がないかどうかを調べるのに役立ちます。
早期の膵臓がんで病変部が小さい場合はCT検査での認が難しくなるので、そのときにはMRIや他の精密検査が行われます。
3.MRI検査
MRI検査はCTや腹部超音波検査で分からなかった早期の膵臓がんの確認に有用とされています。
特にMRIの中でも「MR胆管膵管撮影」という条件で実施した検査では膵臓がんの存在によって胆管、膵管が圧迫されているかどうかも調べることができます。
4.PET検査
膵臓がんであるとの診断が出たら膵臓がんの進行状況を確認するためにPET検査を実施します。
PET検査で膵臓がんのどの段階かが判明すれば治療方針を決めることができます。
CTだけでは病変部の大きさや形の情報しか把握することができませんが、PET検査の場合は病変部が良性か悪性かを見分けることが可能になります。
5.超音波内視鏡検査
超音波内視鏡検査は2cm以下の小さな膵臓がんでも高率で見つけることができるため膵臓がんの早期発見に役立つとして注目されています。
胃カメラと同様に器具の先端部に超音波をつけた内視鏡を口から挿入します。
場合によっては病変部の組織を採取して精密検査を実施することもあります。
6.内視鏡的逆行性胆管膵管造影検査(ERCP)
カテーテルを十二指腸乳頭部に挿入して造影剤を流し、膵管や胆管を映し出す検査です。
小さな膵臓がんを発見するのに有用とされています。
7.経皮経肝胆道造影
膵臓がんでは黄疸がみられることがあります。
皮膚の表面から針を穿刺し、カテーテルを通して造影剤を注入した後、胆管を造影します。
膵臓がんで胆管が圧迫され膨張している場合、溜まった胆汁を外に出すためにドレナージの治療が行われることもあります。
8.血液検査
膵臓がんの場合、CEA、CA19-9、Span-1、DUPAN-2、CA50などの腫瘍マーカーの数値が高値を示すことがあります。
また、膵臓から分泌される膵酵素である血清アミラーゼやエラスターゼ1などが異常値を示すこともあります。
膵臓がんがあったとしても、これらの数値が異常値を示さないこともあるため他の検査と照らし合わせて総合的に判断されます。
膵臓がんになりやすくなる危険因子は?糖尿病は関係が深い
どのような人が膵臓がんになりやすいのでしょうか。
年齢や生活習慣なども関係するのでしょうか。
ここでは、膵臓がんの危険因子についてご説明します。
■年齢・性別
統計上では膵臓がんを発症する人は60歳を過ぎた年齢から増加し、年齢が上がるとともに発症率も上がります。
また、膵臓がんは女性よりも男性に多く見られています。
■糖尿病
5年以上糖尿病を患っている人は膵臓がん発症のリスクが高まることが知られています。
糖尿病を持っている人が膵臓がんを発症する確率はそうでない人に比べて約2倍に上がるといわれています。
■慢性膵炎
厚生労働省の研究では、慢性膵炎を持った人が膵臓がんを発症するリスクはそうでない人に比べて7.8倍に上がるとされています。
■遺伝性膵炎
アメリカの研究では、遺伝性膵炎を持っている人はそうでない人に比べて膵臓がんのリスクが3~50倍以上にもなると言われています。
■膵嚢胞
膵臓の内部や周辺に液体が溜まると膵嚢胞という袋のようなものが形成されます。
膵嚢胞はさまざまな段階を経て良性から悪性へ変化していきます。
中には少しずつサイズが大きくなってがん化するものもあるのです。
膵嚢胞がある人はそうでない人に比べて膵臓がんのリスクは数倍~14倍ともいわれています。
■肥満
肥満によって脂肪組織が増えると、脂肪組織から産生される物質がインスリンの情報伝達を阻害するため「インスリン抵抗性」が生じます。
血糖を下げるために膵臓からインスリンが多く分泌されるようになりますが、インスリンは細胞増殖作用もあるため過剰なインスリンによってがん細胞が増殖する可能性が考えられています。
他にも、血糖が高い状態が続くことで細胞になんらかの障害が起こりがんが発症し得るとも考えられています。
■喫煙や多量の飲酒
他のがんと同様に、喫煙や多量の飲酒をしている人は膵臓がんの発症率が約2倍に高まることが明らかとなっています。
■遺伝
家族に膵臓がんの既往がある、あるいは乳がんや大腸がんなど他の臓器にがんの既往がある人も膵臓がん発症のリスクファクターとなります。
膵臓がんを発症した人の約1割は、遺伝的な原因が関与しているといわれています。
■糖尿病とすい臓がんの関係性
糖尿病は数あるリスクファクターの中でも特に膵臓がんと深い関係があるとされています。
膵臓がんといわれた人の4人に1人は糖尿病の既往があることが分かっています。
例えば、糖尿病と診断されて治療をしているのに血糖値がなかなか下がらない、食事療法も薬物療法もきちんと行っているのにもかかわらず急に糖尿病の症状が悪化したという場合、膵臓がんの存在が膵臓の機能を低下させインスリンの分泌を障害している可能性などが考えられます。
そのため、糖尿病を新たに発症した、あるいは急激に症状が悪化したという場合は膵臓がんの存在を疑い検査を受けるということが重要なのです。
このことから、ある自治体では膵臓がんの早期発見のためのプロジェクトとして、糖尿病の既往がある人を対象にかかりつけ医が腹部超音波検査を実施しています。
まとめ
膵臓がんは初期症状がほとんどなく早期発見が難しい病気です。
まずは膵臓がんのリスクファクターについて正しく知ることが予防行動をとる第一歩になるのは間違いありません。
人間ドッグや健診で定期的に検査を受けることで早期発見・早期治療につながります。
特に、慢性膵炎や遺伝性膵炎、膵嚢胞などを持っている人は定期的な検査を受けるようにしましょう。
他にも、糖尿病が新たに発症した、または悪化した場合は膵臓がんの存在を前提に検査を進めていくということが非常に重要であるといえます。
▼がんを種類別(部位別)に解説!がんの特徴、症状、検査方法、進行度、治療法の記事まとめ
▼今から始めるがん対策!がん予防・三大療法・代替療法・抗がん剤・がん細胞・食事療法の記事まとめ
▼【ベストセラーを無料プレゼント中!】今すぐガン対策を行う!1ヶ月でガン細胞を死滅させる食事法
